Synonimy: patologia zwyrodnieniowo-niszcząca układu mięśniowo-szkieletowego, patologia układu mięśniowo-szkieletowego.
Kod ICD-10: M42.
Osteochondroza to zwyrodnieniowo-niszcząca zmiana kręgosłupa, która atakuje krążki międzykręgowe, aparaty więzadłowe i stawowe oraz trzony kręgów. Patologia powoduje niestabilność i skrzywienie kręgów wraz z rozwojem ostrego zespołu bólowego. Leczenie polega na eliminacji zespołu zapalnego poprzez przyjmowanie NLPZ i chondroprotektorów w celu spowolnienia procesów niszczenia kości.
Osteochondroza występuje w wyniku zniszczenia struktur kostnych i kolagenowych. Ponadto patologii towarzyszą zaburzenia metabolizmu minerałów, co powoduje utratę wytrzymałości tkanki kostnej. Prowadzi to do przemieszczenia krążków międzykręgowych, naruszenia integralności stawów i kręgów. Choroba ma skłonność do postępu. W przypadku braku terapii osteochondroza postępuje, co przyczynia się do złego krążenia i pojawienia się bólów głowy. W niektórych przypadkach zmiana może prowadzić do przepukliny.
Jak powszechna jest osteochondroza?
Choroba jest dość powszechna. Według WHO patologia ta dotyka od 45 do 85% światowej populacji. Najczęściej osteochondroza rozwija się u osób w wieku 30-35 lat. W niektórych przypadkach choroba rozwija się u osób w młodszym wieku. Kobiety i mężczyźni chorują równie często.
Rodzaje i etapy osteochondrozy
Klasyfikacja osteochondrozy ze względu na stopień uszkodzenia kręgosłupa:
- wielosegmentowy (powszechny);
- sakralny;
- lędźwiowy;
- klatka piersiowa;
- szyjny.
Klasyfikacja ze względu na zmiany radiograficzne:
- Etap 0 – brak zmian w krążku międzykręgowym.
- Etap 1 – przeważnie uraz wewnętrzny dysku z niewielkimi zmianami.
- Etap 2 – znaczne uszkodzenie wewnętrznej części dysku przy jednoczesnym zachowaniu powierzchni zewnętrznej.
- Etap 3 – uszkodzenie całego dysku: pęknięcia rozprzestrzeniają się na zewnętrzną powierzchnię dysku, co może prowadzić do jego wypchnięcia do przestrzeni międzykręgowej.
Klasyfikacja według objawów funkcjonalnych i klinicznych:
- Etap 1 – zachowana jest aktywność funkcjonalna zajętego odcinka, w miejscu zmiany stwierdza się lekki ból.
- Etap 2 – w wyniku podwichnięć trzonów kręgowych, ściągnięcia zakończeń nerwowych i wysunięcia krążka międzykręgowego funkcjonowanie kręgosłupa zaczyna być zaburzone. Zwiększa się ból w miejscu zmiany.
- Etap 3 – w wyniku deformacji kręgosłupa pojawiają się przepukliny krążków międzykręgowych. Ból staje się bardziej intensywny.
- Etap 4 – pacjent praktycznie traci zdolność poruszania się. Ruchomość odcinka kręgosłupa jest praktycznie nieobecna i wykrywane jest znaczne napięcie mięśni. Niepełnosprawność jest zauważana.
Stadia kliniczne osteochondrozy
W miarę rozwoju procesu patologicznego niesie ze sobą szereg zmian charakteryzujących się określonymi objawami.
- Przedkliniczny etap osteochondrozy (1 stopień). Drobne zmiany są odnotowane. Ból pojawia się i staje się bardziej wyraźny podczas zginania i skręcania, odczuwasz szybkie zmęczenie i napięcie mięśni pleców. Do korekty wystarczy kurs chondroprotektorów i regularny system terapii ruchowej.
- Stadium kliniczne osteochondrozy (stopień 2). Wykryto niestabilność między kręgami. Ból staje się intensywny, promieniuje do ramion, barków lub kończyn dolnych, nasilając się przy skręcaniu i zginaniu. Wynika to ze zmniejszenia wysokości krążków międzykręgowych. Pacjenci zgłaszają zmęczenie, dezorientację, bóle głowy i zmniejszoną wydajność. Leczenie obejmuje środki farmakologiczne, maści, korektę fizjoterapeutyczną i system terapii ruchowej.
- Tworzenie się przepuklinowego występu (3. stopień). Ból staje się bardziej intensywny i objawia się nie tylko w miejscu zmiany, ale także w miejscach możliwego napromieniania. Mięśnie zaczynają tracić siłę dynamiczną, kończyny stają się odrętwiałe. Wykryto przepuklinę krążków międzykręgowych. Zmniejsza się ruchliwość kręgosłupa. Pacjenci obawiają się osłabienia i zawrotów głowy. Konieczne jest rozwiązanie problemu interwencji chirurgicznej.
- Zniszczenie krążków międzykręgowych (stopień 4). Dyski zaczynają być zastępowane tkanką łączną. Zmiana może obejmować kilka odcinków kręgów. Jednak stopień ich zniszczenia może być różny. Występuje brak koordynacji ruchów, zwiększone bóle i zawroty głowy oraz pojawienie się szumu w uszach.
Przyczyny
Główne przyczyny rozwoju osteochondrozy.
- Nadmierna masa ciała.
- Zaburzenia odżywiania: brak pokarmów zawierających wapń i witaminę D.
- Wada postawy i współistniejąca patologia narządu ruchu (płaskostopie, reumatyzm, skolioza, lordoza i kifoza).
- Brak aktywności fizycznej: siedzący tryb pracy, brak aktywności fizycznej.
- Urazowy uraz kręgosłupa.
- Nadmierna aktywność fizyczna, która uszkadza tkanki ciała.
- Genetyczne predyspozycje do rozwoju choroby.
- Nieprawidłowe tworzenie się tkanek układu mięśniowo-szkieletowego.
Istnieje znaczna liczba czynników ryzyka powstawania osteochondrozy, które, jeśli istnieje predyspozycja, mogą wywołać początek choroby.
Najważniejsze z nich są następujące:
- Długotrwała i częsta hipotermia.
- Zwyrodnienie tkanek związane z wiekiem.
- Choroby łuku stopy prowadzące do przeciążenia kręgosłupa.
- Zaburzenia metaboliczne (związana z wiekiem utrata związków chondroityny i glukozaminy).
- Przewlekłe przeciążenie kręgosłupa na skutek długotrwałego noszenia niewygodnego i ciasnego obuwia.
- Zawodowe czynniki ryzyka (praca w pozycji wymuszonej, szarpnięcia i częste skręty ciała, podnoszenie ciężarów).
- Cechy mikroklimatu: połączenie wysokiej wilgotności i niskiej temperatury.
- Nagłe zaprzestanie uprawiania sportu i ograniczenie aktywności fizycznej.
- Częsty stres, napięcie nerwowe, które powoduje spazmatyczną aktywność mięśni deformujących odcinek kręgosłupa.
Rozwój patologii
Powyższe czynniki powodują nadmierne obciążenie kręgów. Prowadzi to do skurczu mięśni. Występują zaburzenia w krążeniu ogólnoustrojowym, zostaje zakłócona wydajność procesów metabolicznych – powstają zmiany zwyrodnieniowe.
Krążki międzykręgowe stają się zdeformowane i cienkie oraz zaczynają wystawać poza kręgosłup.
Istnieją cztery główne etapy rozwoju osteochondrozy.
- Etap pierwszy. Zmniejsza się ilość wilgoci zawartej w rdzeniu krążka międzykręgowego. Spłaszcza się, przez co przestrzenie między kręgami stają się mniejsze. Chrząstka zaczyna pokrywać się drobnymi pęknięciami. Z reguły na pierwszym etapie powstawania choroby pacjent nie odczuwa bólu.
- Etap drugi. W miarę kurczenia się przestrzeni międzykręgowej aparat więzadłowy i mięśniowy zaczyna kurczyć się. Sprzyja to nadmiernej ruchomości odcinka kręgosłupa i jego przemieszczeniom.
- Etap trzeci. W wyniku postępu procesów zwyrodnieniowych dochodzi do wysunięcia (wytłoczenia) krążka międzykręgowego i podwichnięcia trzonów kręgowych.
- Etap czwarty. W przestrzeni międzykręgowej zaczynają tworzyć się osteofity (kolce kostne). Częściowo stabilizują patologicznie ruchomy odcinek kręgosłupa i zapobiegają zwichnięciom. Z biegiem czasu ich liczba znacznie wzrasta. Prowadzi to do niemal całkowitej utraty ruchomości kręgosłupa. W tym samym czasie zaczynają ulegać uszkodzeniu nerwy i naczynia znajdujące się w pobliżu kręgów.
Objawy osteochondrozy w różnych częściach
Objawy osteochondrozy są ściśle powiązane z obszarem uszkodzenia odcinka kręgosłupa i ciężkością uszkodzenia.
Uszkodzenie odcinka szyjnego kręgosłupa
Oprócz bólu szyi pacjenci często zgłaszają następujące niespecyficzne objawy:
- Zmniejszona ostrość wzroku.
- Dzwonienie i szum w uszach.
- Zawrót głowy.
- Pojawienie się kolorowych plam przed oczami i migotanie „much”.
- Wzrost ciśnienia krwi.
- Zmniejszona ostrość słuchu.
- Nocny bezdech senny (chrapanie).
- Parestezje (upośledzona wrażliwość) kończyn górnych, szyi i skóry twarzy.
- Zmiana siły głosu.
- Ataki omdlenia.
- Bóle głowy w okolicy ciemieniowej, skroniowej i potylicznej. Nasila się podczas ruchu.
Uszkodzenie odcinka piersiowego kręgosłupa
- Silny ból między łopatkami.
- Ból podczas głębokich, ostrych oddechów.
- Parestezje (drętwienie) skóry pleców, brzucha i klatki piersiowej.
- Trudności w podnoszeniu kończyn górnych.
- Ból w okolicy serca przez długi czas. Charakter jest ostry, kłujący, ostry, mający konkretny punkt bólu, na który pacjent może wskazać.
- Trudność w pochyleniu się.
Osteochondroza kręgosłupa lędźwiowego i krzyżowego
- Lumbodynia – ból kręgosłupa lędźwiowo-krzyżowego, promieniujący do kończyn dolnych. Może nasilać się wraz z ruchami w dotkniętym segmencie.
- Nadmierna potliwość (zwiększona potliwość).
- Uczucie zimna w kończynach dolnych przy komfortowej temperaturze ciała.
- Stałe napięcie w gorsecie mięśni lędźwiowych.
- Uczucie mrowienia i pełzania w kończynach dolnych.
- Zmiany w potencji u mężczyzn.
- Nieregularność cyklu miesiączkowego u kobiet.
Przy długim przebiegu osteochondrozy dotknięte segmenty z reguły rosną razem. W tym przypadku głównymi objawami są trudności w poruszaniu się, a ból ulega znacznemu zmniejszeniu.
Funkcje u kobiet i mężczyzn
Nie ma istotnych różnic w przebiegu osteochondrozy u mężczyzn i kobiet. Na tle zmian lędźwiowych różnią się jedynie dodatkowe objawy autonomiczne. U mężczyzn procesowi temu mogą towarzyszyć zaburzenia seksualne, u kobiet – nieregularne cykle miesiączkowe. W okresie menopauzy u kobiet mogą wystąpić poważniejsze objawy osteochondrozy szyjnej. Wynika to z konsekwencji dysfunkcji hormonalnej, która powoduje dodatkowe zwężenie naczyń.
Z czym można pomylić osteochondrozę?
- Zesztywniające zapalenie stawów kręgosłupa. Charakteryzuje się stopniowym, wstępującym uszkodzeniem kręgosłupa z zespoleniem segmentów kręgosłupa. Prowadzi do braku mobilności.
- Reumatyzm. Z reguły towarzyszy temu uszkodzenie zastawek serca i dużych stawów.
- Reumatoidalne zapalenie stawów. Oprócz zmian w małych stawach dłoni i stóp można wykryć zmiany w nerkach.
- Kamica moczowa, zapalenie przydatków. Ból może promieniować do odcinka lędźwiowego kręgosłupa. Aby wyjaśnić diagnozę, wymagane jest badanie ultrasonograficzne.
- Choroba niedokrwienna serca. Konieczne jest monitorowanie metodą Holtera, aby wykluczyć ataki dusznicy bolesnej, przypominające ból spowodowany osteochondrozą klatki piersiowej.
Ankiety
- Wywiad kliniczny i badanie przez lekarza. Pozwala ustalić objawy, wykluczyć współistniejące patologie i wybrać niezbędne badania diagnostyczne.
- Rentgen kręgosłupa. Pozwala określić charakter zmian w trzonach kręgów, ocenić stopień zwężenia szpary stawowej, obecność i wielkość osteofitów.
- MRI (rezonans magnetyczny) pozwala uwidocznić struktury kostne i przepukliny wypukłości krążków międzykręgowych.
- CT (tomografia komputerowa) ma mniejszą rozdzielczość informacyjną niż MRI. Trudno jest określić obecność i wielkość wypukłości przepuklinowej.
- Dwustronne badanie USG. Metodę stosuje się w przypadku konieczności identyfikacji zmian miażdżycowych naczyniowych. Ocenia się prędkość przepływu krwi i obecność zwężenia łożyska kątowego.
- Mielografia to metoda badania rentgenowskiego z użyciem środka kontrastowego. Pozwala określić obecność przepukliny.
Metody badawcze osteochondrozy są w przeważającej mierze instrumentalne, ponieważ diagnostyka laboratoryjna nie ujawnia znaczących zmian. W celu przeprowadzenia diagnostyki różnicowej z wieloma patologiami reumatologicznymi (reumatyzm, zesztywniające zapalenie stawów kręgosłupa, reumatoidalne zapalenie stawów, osteoporoza) zaleca się wykonanie szeregu badań: morfologia, OB, CRP, mocznik, czynnik reumatoidalny, ASL-O, fibrynogen, stężenie wapnia we krwi.
Metody leczenia
Terapia lekowa
Obejmuje leki przeciwbólowe i przeciwzapalne w postaci zastrzyków i tabletek. Miejscowo stosuje się maści i kremy. Ich liczbę dobiera się w zależności od nasilenia zespołu bólowego.
Chondroprotektory stosuje się w leczeniu osteochondrozy. Preferowane są preparaty kombinowane z kombinacją chondroityny i glukozaminy. Chondroityna odbudowuje powierzchnię stawową, sprzyjając regeneracji tkanki kostnej, natomiast glukozamina wspomaga regenerację aparatu więzadłowego. Leki te wymagają kursu trwającego co najmniej 3 miesiące, 2 razy w roku.
Fizjoterapia
Stosowane są techniki korekcji laserowej, elektroforeza i fonoforeza, magnetoterapia oraz prądy o niskiej częstotliwości. Pozwala to zmniejszyć ból w dotkniętym odcinku i przedłużyć możliwość czynności funkcjonalnej kręgosłupa.
Ćwiczenie terapeutyczne
Dobrze dobrany system treningowy pozwala wzmocnić aparat więzadłowo-mięśniowy. Zapobiega to tworzeniu się przepuklinowych wypukłości i rozwojowi podwichnięć. Normalizuje także metabolizm w krążkach międzykręgowych i poprawia miejscowe krążenie krwi.
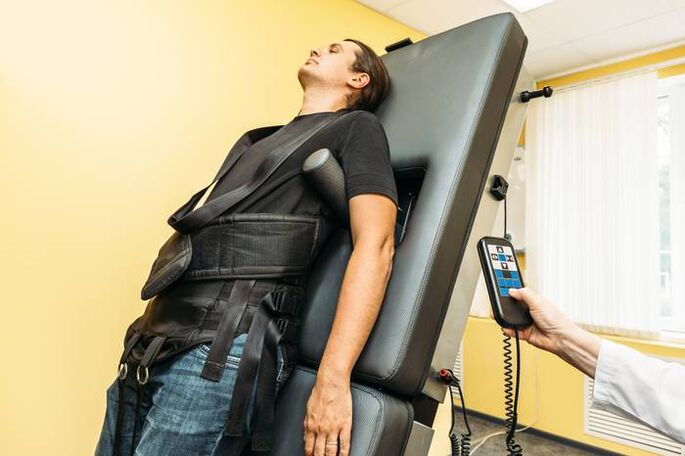
Prostowanie kręgosłupa (trakcja)
Trakcję szkieletową przy użyciu nowoczesnego sprzętu stosuje się poza okresem zaostrzeń. Pomaga to zachować elastyczność aparatu więzadłowego i odległość między kręgami. Środek ten pozwala zachować elastyczność muskularnej ramy pleców.
Masaż
Eliminuje spazmatyczną aktywność mięśni kręgosłupa. Prowadzi to do złagodzenia objawów bólowych, normalizacji ukrwienia i prowadzi do wzmocnienia układu mięśniowo-szkieletowego (więzadeł i mięśni).
Refleksologia
Pozwala na redukcję ogniskowych objawów bólowych poprzez oddziaływanie na określone strefy odruchowe.
Aby osiągnąć efekt kliniczny, wymagane jest regularne stosowanie tych metod w połączeniu.
Chirurgiczne leczenie osteochondrozy
Stosowany w przypadku nieskuteczności leczenia zachowawczego.
W przypadku przepuklin międzykręgowych preferowana jest terapia mikrochirurgiczna.
Usunięcie dotkniętego dysku i zastąpienie implantem. Pozwala to przywrócić odległość międzykręgową i wyeliminować objawy osteochondrozy.
Powikłania i rokowanie
- Ataki migreny.
- Zwężenie (zwężenie) kanału kręgowego.
- Dystonia wegetatywno-naczyniowa to wzrost aktywności współczulnego układu nerwowego, co prowadzi do wzrostu ciśnienia krwi.
- Zapalenie korzeni to zapalenie zakończeń nerwowych.
- Rwa kulszowa – ból kończyn dolnych i pośladków związany z uszkodzeniem nerwu kulszowego.
- Lumbago to silny zespół bólowy w okolicy lędźwiowej.
- Przepuklina Schmorla to przemieszczenie krążka międzykręgowego do jamy samego kręgu.
Dzięki zintegrowanemu podejściu: połączenie metod farmaceutycznych, korekcji fizjoterapeutycznej i metod fizjoterapii może znacznie zmniejszyć postęp choroby.
Zapobieganie
- Utrzymanie prawidłowej postawy.
- Unikanie braku aktywności fizycznej.
- Zapobieganie urazom kręgosłupa i podnoszeniu ciężarów.
- Zakup pościeli ortopedycznej.
- Jeśli pozycja podczas pracy jest niewygodna, zaleca się noszenie specjalnego gorsetu.
- Wykonuj fizykoterapię mającą na celu utrzymanie aktywności mięśni pleców.
- Unikanie hipotermii.
























